世界頂級植體-瑞士Straumann士卓曼
世界頂級植體-瑞士Straumann士卓曼
以材料科學為起點的
植體品牌
以材料科學為起點的植體品牌
從材料科學到結構設計,建立長期穩定的植牙基礎
1974
全球首個一階式植體
(One-Stage Implant)的誕生

1986
Soft Tissue Level Implant誕生

2005
獨家首創活性親水表面處理
SLActive®

2019
Straumann BLX® & Straumann TLX® 超強植體的誕生

Straumann 創立於 1933 年
最初專注於高精度材料與合金研發,並於 1950 年代投入牙科植體研究,是骨整合概念的重要推動者之一。
品牌發展歷程中,始終將材料特性、結構安全與長期穩定性視為植體設計的核心基礎。
全球植體整合布局
全球植體整合布局
從植體研發延伸至
完整治療體系
從植體研發延伸至完整治療體系
近十年全球植體市場快速整併,Straumann 逐步整合植體、修復系統、數位化流程與相關技術,形成涵蓋手術與修復階段的完整治療體系。在同一系統架構下進行治療,有助於維持設計邏輯的一致性,降低不同系統混用所帶來的不確定性。
植體設計的三大關鍵
植體設計的三大關鍵
影響植牙穩定性的核心因素
任何植體系統,其臨床表現皆建立在三項設計關鍵之上:
影響植入初期穩定性、骨頭受力分布,以及後續修復的穩定表現。
Straumann 如何實現植體設計的三大關鍵
Straumann
如何實現植體設計的三大關鍵
材料的實現
Roxolid® 鈦鋯合金
植體為金屬材質,直接與骨頭整合,缺乏自然牙所具有的緩衝與感覺回饋機制。因此,咬合力量會更集中地傳遞至植體與骨頭的交界處,並在日常使用中長期反覆承受。相較之下,自然牙因具備緩衝結構能分散受力,這也是植體材料必須具備較高結構強度的原因。
Roxolid® 為鈦與鋯所組成的高強度合金材質,兼具良好生物相容性與結構強度,其抗拉強度約可達 1000 MPa,高於傳統純鈦植體材料,使植體在維持較小直徑設計的情況下,仍能承受較高的咬合負荷。
| 材質類型 | 約略抗拉強度(MPa) | 結構意義 |
| 自然牙 | 約 300 MPa | 生理結構,非金屬 |
| 四級純鈦 | 約 550–680 MPa | 傳統植體常用材料 |
Roxolid®
鈦鋯合金 | 約 1000 MPa | 高強度合金設計 |
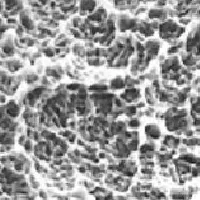
表面處理的實現
SLA 與 SLActive® 表面技術
植體表面處理的主要目的,在於協助骨頭於植入後,能順利且穩定地與植體結合。
SLA 表面透過噴砂與酸蝕形成微結構,有助於骨細胞附著;
SLActive® 則進一步調整表面狀態,使血液與蛋白質能在植入初期更快速鋪展於植體表面,促進早期骨整合反應。
骨質特性 × 癒合時間整合比較
| 骨質類型 | 骨質結構特性 | 臨床挑戰 | SLA 癒合時間 | SLActive® 癒合時間 |
|---|
| Type 1 | 非常緻密皮質骨 | 穿入阻力高、應力集中 | 約 6–8 週 | 約 3–4 週 |
| Type 2 | 厚皮質骨+良好鬆質骨 | 穩定度佳 | 約 6–8 週 | 約 3–4 週 |
| Type 3 | 較薄皮質骨+鬆質骨 | 初期穩定具挑戰 | 約 6–8 週 | 約 3–4 週 |
| Type 4 | 皮質骨薄、鬆質骨鬆軟 | 最難建立穩定 | 約 12 週 | 約 6–8 週 |
骨頭植體接觸率(BIC)比較
BIC(Bone-to-Implant Contact)為評估早期骨整合的重要研究指標,比例越高,代表骨頭與植體接觸面積越大。
| 表面處理 | 早期 BIC 比例 |
| 傳統 SLA | 約 5% |
| SLActive® | 約 80% |
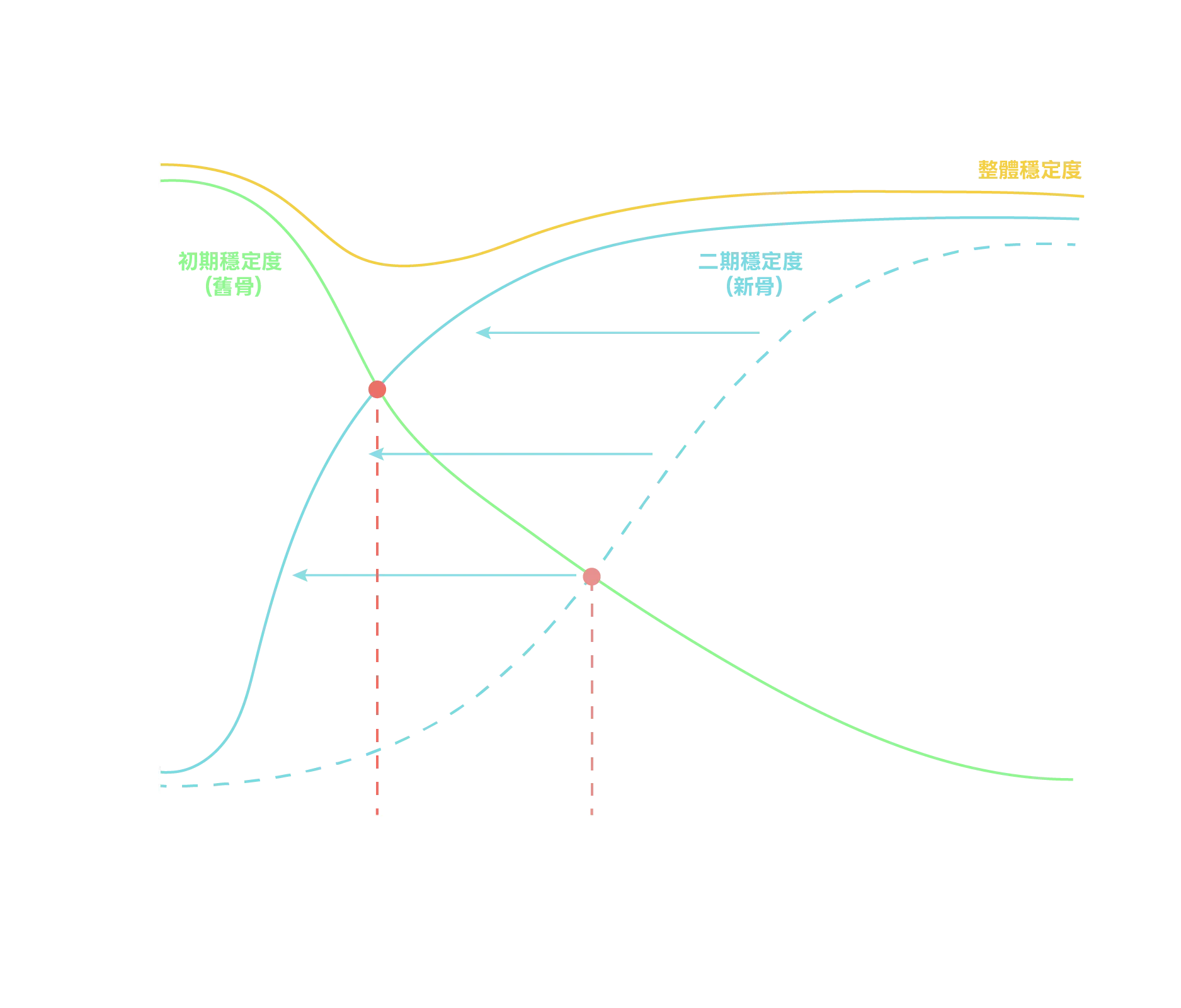 癒合時間依據骨頭與植體的接觸程度及穩定度評估(相較於 SLA®)。
癒合時間依據骨頭與植體的接觸程度及穩定度評估(相較於 SLA®)。
結構設計的實現
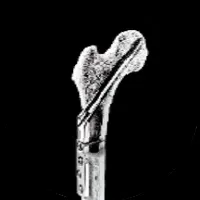
Straumann BLX 植體系統
植體結構設計,會直接影響植入完成後的初期穩定性。
在骨整合尚未完成前,若植體於癒合早期出現微小位移,可能影響骨整合品質,並增加後續治療與修復階段的不確定性。
因此,醫師在評估植體系統時,會特別重視結構設計是否有助於在不同骨質條件下,有效控制這一早期階段的變數。
BLX 結構設計如何影響初期穩定性
BLX 植體將多項結構設計整合於單一系統中,透過外形、螺紋與受力分布的整體規劃,目標在於讓植體於植入完成後,即能建立穩定的固定狀態,並在各類骨況下,提供較具可預期性的初期穩定表現。
BLX 的優勢在於:在骨質條件不理想、骨密度不足或骨結構較為鬆軟的情況下,仍較容易建立穩定、安全且具可預期性的植牙基礎。
BLX 結構設計 × 初期穩定性的實際臨床意義
| 結構設計 | 解決的臨床問題 | 對初期穩定性的直接影響 | 最終臨床意義 |
 錐形植體核心 錐形植體核心 | 鬆質骨密度不足 | 提高插入扭力、減少微動 | 植體在癒合初期較不易晃動,有助於骨整合順利進行,降低早期不穩定帶來的風險 |
 變化式螺紋 變化式螺紋 | 骨接觸面不足 | 受力分布更均勻 | 降低局部骨壓力集中,對早期穩定與後續骨維持較為有利 |
 深層根尖螺紋 深層根尖螺紋 | 骨高度有限 | 建立根尖錨定 | 在可用骨高度受限的情況下,仍能建立穩定固定基礎 |
 全長排屑槽 全長排屑槽 | 骨屑流失 | 增加即刻骨接觸 | 植入完成時保留較多自體骨,有助於建立早期固定環境 |
 縮頸設計 縮頸設計 | 頸部應力集中 | 降低齒槽嵴負荷 | 有助於維持邊緣骨穩定,對長期使用與修復外觀較有利 |
康智為醫師 Straumann BLX 植牙特色
康智為醫師 Straumann BLX 植牙特色
在臨床植牙評估中,醫師考量的不只是植體是否能成功植入,而是在骨質條件較不理想、缺牙時間較長或解剖條件受限的情況下,是否仍能建立穩定、可預期且便於長期追蹤的治療基礎。
在這樣的評估原則下,康智為醫師於植牙治療中,會優先選擇在材料、表面與結構設計上能相互配合、並有助於早期穩定建立的植體系統。
Straumann BLX 植體系統,正是在此治療思維下,成為臨床規劃中可納入評估與應用的植體選擇之一。 對病人而言,選擇康智為醫師搭配 Straumann BLX 植體,代表即使在植牙區域的條件較不理想的情況下,仍能在較可控的風險評估下,完成穩定且可長期追蹤的植牙治療。
豐富的臨床植牙經驗
康智為醫師長期專注於植牙與全口重建相關治療,面對不同骨質條件、缺牙時間長短與修復需求,累積完整且多元的臨床經驗。
在治療規劃上,並非套用單一流程,而是由康智為醫師親自評估病人實際口腔狀況、骨頭條件、咬合需求與後續維護可行性,逐一調整植牙策略與修復設計,使治療能在安全、穩定且可預期的前提下進行。
在植體系統應用方面,康智為醫師具備 Straumann® 士卓曼 BLX 植體講師認證,並通過 Straumann® 士卓曼安心診所認證,對於 Straumann 植體系統在材料特性、表面處理與結構設計上的臨床應用具有高度熟悉度。
透過長期臨床經驗、原廠系統訓練背景與以團隊協作方式的治療流程,讓植牙治療不只是完成手術,而是建立一套可被長期追蹤與維護的治療基礎。
重視 Straumann BLX 植體的品質與系統完整性
Straumann BLX 植體系統在材料強度、表面骨整合與結構設計上具備完整研發背景,系統內的植體與修復元件,皆依相同設計原則開發,讓手術與後續修復能維持一致性。這樣的系統完整性,有助於在植牙手術與後續修復階段維持治療穩定性,降低因不同元件搭配所產生的不確定因素。
Straumann BLX 原廠植體終身保固
Straumann 原廠提供全球 BLX 植體終身保固制度,作為對植體品質與製程穩定度的長期承諾。此制度讓植牙治療不僅止於手術當下,也在後續追蹤與必要處置時,具備明確且穩定的原廠系統保障基礎。
從植體研發延伸至
完整治療體系
康智為醫師跨專業團隊協作
由康智為醫師主導的植牙治療,並非單一醫師完成,而是由多專業醫療團隊共同參與、分工合作。在手術前,團隊會先進行完整的口腔與身體狀況評估,包括齒槽骨厚度與深度、是否有嚴重發炎、咬合狀況,以及是否合併免疫系統、肝腎功能等全身性疾病,確保治療風險被充分掌握。
治療計畫的擬定,會由康智為醫師整合缺牙位置、骨頭健康狀況、人工牙根植入角度與尺寸,並同步納入未來假牙的形狀、大小與咬合設計,讓手術與修復能在同一規劃下進行。
手術執行階段,醫師與團隊需熟悉各項植牙工具與配件,並能依不同臨床狀況即時調整,將人工牙根精準植入規劃位置,建立良好的初期穩定性,這也是植牙成功與否的重要關鍵。
術後關懷與定期回診追蹤
術後關懷與
定期回診追蹤
植牙完成後,治療並未就此結束,而是進入長期照護與追蹤的重要階段。術後,康智為醫師團隊的專管師會持續進行關懷,主動追蹤恢復狀況,協助並指導病人正確的自我照護方式,同時安排必要的術後回診。
每次回診時,團隊會確認傷口癒合情形、人工牙根的穩定度,並視需要調整假牙咬合,牙醫管家也會同步進行衛教說明,幫助病人建立正確的清潔與保養習慣。
在完成假牙裝戴後,治療將進入長期追蹤階段,團隊通常建議每半年進行一次定期檢查、每年至少一次深度保養,以維持口腔健康與植牙的長期穩定使用。透過這樣有制度的追蹤與照護,讓植牙不只是「完成一顆牙」,而是成為一段能被長期照顧與維持的治療成果。
術後照護規劃
牙醫管家術後關懷
- 主動關心恢復狀況
- 指導傷口照護
- 協助安排回診時間

回診檢查階段
- 傷口癒合狀況
- 人工牙根穩定度
- 假牙咬合微調
- 衛教與清潔指導
完成假牙裝戴
治療完成 ≠ 照護結束
長期追蹤養護計畫
- 每半年:定期檢查
- 每一年:深度清潔與保養
- 持續監測咬合與使用狀況